Критерии ХПН
Диагноз ХПН выносится, если у пациента в течение 3 месяцев и более наблюдается один из двух вариантов почечных нарушений:
- Повреждения почек с нарушением их строения и функции, которые определяются лабораторно или инструментальными методами диагностики. При этом СКФ может снижаться или оставаться нормальной.
- Имеется снижение СКФ меньше 60 мл за минуту в сочетании с повреждениями почек или без них. Такой показатель скорости фильтрации соответствует гибели порядка половины нефронов почек.
Врачи отмечают, что хроническая почечная недостаточность (ХПН) является серьезным заболеванием, которое требует внимательного подхода к диагностике и лечению. Симптомы ХПН могут варьироваться от усталости и отеков до более серьезных проявлений, таких как анемия и нарушения обмена веществ. Врачи выделяют несколько стадий заболевания, начиная от скрытой, когда симптомы могут отсутствовать, до терминальной, когда требуется диализ или трансплантация почки. Основными причинами ХПН являются диабет, гипертония и хронические воспалительные заболевания почек. Лечение включает контроль факторов риска, медикаментозную терапию и, в некоторых случаях, хирургическое вмешательство. Важно, чтобы пациенты регулярно проходили обследования и следовали рекомендациям врачей для замедления прогрессирования заболевания.

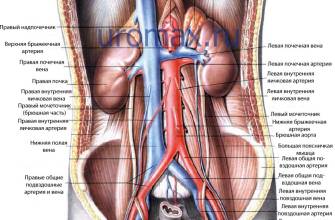
Общие сведения
слабость, потеря аппетита, тошнота, рвота, отеки, кожные покровы — сухие, бледно-желтые. Резко, иногда до нуля, снижается диурез. На поздних стадиях развивается сердечная недостаточность, отек легких, склонность к кровотечениям, энцефалопатия, уремическая кома. Показаны гемодиализ и пересадка почки.
Что приводит к ХПН
Практически любое хроническое заболевание почек без лечения рано или поздно способно привести к нефросклерозу с отказом почек нормально функционировать. То есть без своевременной терапии такой исход любого почечного заболевания, как ХПН – всего лишь вопрос времени. Однако и сердечнососудистые патологии, эндокринные болезни, системные заболевания могут приводить к недостаточности почечных функций.
- Заболевания почек: хронический гломерулонефрит, хронический пиелонефрит, хронический тубулоинтерстициальный нефрит, туберкулез почек, гидронефроз, поликистоз почек, рак почки, нефролитиаз.
- Патологии мочевыводящих путей: мочекаменная болезнь, стриктуры уретры.
- Сердечнососудистые болезни: артериальная гипертензия, атеросклероз, в т.ч. ангиосклероз почечных сосудов.
- Эндокринные патологии: сахарный диабет.
- Системные заболевания: амилоидоз почек, геморрагический васкулит.
Хроническая почечная недостаточность (ХПН) — это серьезное заболевание, которое вызывает множество вопросов и опасений у людей. Симптомы могут быть неочевидными на ранних стадиях: усталость, отеки, изменения в мочеиспускании. Однако по мере прогрессирования болезни пациенты сталкиваются с более выраженными проявлениями, такими как анемия, повышенное артериальное давление и нарушения обмена веществ. Важно понимать, что ХПН развивается постепенно, и ранняя диагностика может значительно улучшить качество жизни. Лечение включает в себя контроль диеты, медикаментозную терапию и, в некоторых случаях, диализ или трансплантацию почки. Причины заболевания разнообразны: от диабета и гипертонии до наследственных факторов. Обсуждая ХПН, люди подчеркивают важность регулярных медицинских осмотров и внимательного отношения к своему здоровью.

Почечная недостаточность при беременности
Диабет является наиболее частой причиной развития терминальной стадии
хронической почечной недостаточности вообще, однако у детей причиной
номер один является гломерулонефрит. Частота встречаемости в США
терминальной стадии хронической почечной недостаточности в зависимости
от этиологии представлена в таблице
У ВЗРОСЛЫХУ ДЕТЕЙДиабет34,2% Гломерулонефрит37,6% Гипертензия29,4%Врожденные и другие наследственныеГломерулонефрит14,2%заболевания19,1 %Кистозные заболевания почек3,4%Коллагеновые сосудистые заболевания9,9 % Интерстициальный нефрит3,4 %Обструктивная нефропатия6,0 %Обструктивная нефропатия2,3 % Кистозные заболевания почек4,3 % Коллагеновые сосудистыеИнтерстициальный нефритзаболевания2,2 %Гипертензия 4,2 %Злокачественные заболевания1 ,3 % Диабет1 ,4 % Злокачественные заболевания0,4 %
Частота встречаемости терминальной стадии ХПН в США составляет 180-200
новых случаев на миллион населения, при этом в 1990 г. лечение начали
45 153 пациента В настоящее время свыше 200 000 пациентов нуждаются в
лечении по поводу терминальной стадии ХПН
Нет Существует связанное с возрастом повышение частоты встречаемости
терминальной стадии ХПН, начиная от 12 случаев на 1 млн населения для
группы детского возраста (0-19 лет) и до 680 случаев на 1 млн населения
для пациентов в возрасте 65-74 лет
Несмотря на то, что лечение, которое далее описано в этой главе,
позволило значительно увеличить вероятную продолжительность жизни
пациентов в терминальной стадии ХПН, она остается существенно более
низкой по сравнению с продолжительностью жизни населения в целом. Для
населения США вероятная продолжительность жизни составляет 29,8 лет в
возрасте 49 лет и 21,6 лет в возрасте 59 лет, тогда как у больных в
терминальной стадии ХПН эти показатели равны 7,0 и 4,5 лет
соответственно. Примерно 22 % умирают в течение первого года после
развития терминальной стадии ХПН.
Первая по частоте встречаемости причина смерти пациентов с терминальной
стадией ХПН — сердечно-сосудистые патологические состояния,
на
втором месте — инфекционные осложнения (сепсис).
У больных с развивающейся терминальной стадией ХПН часто имеются
разнообразные симптомы, включая общую утомляемость, анорексию, тошноту
и рвоту. На более поздних стадиях уремии появляется зуд. Часто имеются
признаки избытка жидкости, у пациентов может появиться застойная
сердечная недостаточность или отек легких.
К сожалению, прогрессирующая почечная недостаточность развивается
незаметно и у большинства пациентов происходит потеря более 90 %
почечной функции к моменту появления симптоматики.
Скрининг пациентов, у которых развивается терминальная стадия ХПН,
является трудной задачей, за исключением очевидных случаев семейных
заболеваний (кистозных заболеваний почек) или известных системных
заболеваний (диабет), которые приводят к почечной недостаточности. Тем
не менее, общий анализ мочи, выполненный в ходе обычного обследования,
может содержать важную информацию. Так, наличие протеинурии или
микроскопической гематурии позволяет заподозрить возможное заболевание
почек.
Анемия, часто достаточно сильно выраженная, определяется у большинства
больных и вероятнее всего является причиной симптоматики, в частности
повышенной утомляемости и т. д. В последнее время синтетический
эритропоэтин позволил существенно уменьшить осложнения, обусловленные
анемией. Повышение артериального давления отмечается достаточно часто и
более типично (возможно, в связи c гиперволемией) для пациентов с
прогрессированием почечной недостаточности при терминальной стадии
заболевания. Периферическая нейропатия появляется в более тяжелых
случаях при уремии; уремический перикардит является потенциально
опасным для жизни осложнением, однако он встречается реже. Почечная
остеодистрофия и тяжелые случаи почечного «рахита» являются следствием
нарушения метаболизма кальция и фосфора (вторичный и третичный
гиперпаратиреои-дизм). У маленьких детей с терминальной стадией
хронической почечной недостаточности отмечается значительная задержка
роста.
Вопрос-ответ

Каковы основные симптомы хронической почечной недостаточности
Симптомы хронической почечной недостаточности могут включать усталость, отеки, изменения в мочеиспускании (например, уменьшение объема мочи), высокое кровяное давление, анемию, а также кожный зуд и плохой аппетит. На более поздних стадиях могут возникать проблемы с концентрацией и даже спутанность сознания.
Какие стадии заболевания существуют и как они различаются?
Хроническая почечная недостаточность делится на пять стадий, основанных на уровне клубочковой фильтрации (КФ). Первая стадия характеризуется легким снижением функции почек, в то время как пятая стадия (конечная стадия) требует диализа или трансплантации почки. Каждая стадия имеет свои симптомы и требует соответствующего подхода к лечению.
Каковы основные методы лечения хронической почечной недостаточности?
Лечение хронической почечной недостаточности включает контроль факторов риска (таких как диабет и гипертония), изменение образа жизни, диету с ограничением белка и соли, а также медикаментозную терапию. На поздних стадиях может потребоваться диализ или трансплантация почки для поддержания жизнедеятельности пациента.
Советы
СОВЕТ №1
Регулярно проходите медицинские обследования, особенно если у вас есть факторы риска, такие как диабет или гипертония. Раннее выявление проблем с почками может значительно улучшить прогноз и замедлить прогрессирование заболевания.
СОВЕТ №2
Следите за своим питанием. Ограничьте потребление соли, белка и калия, чтобы снизить нагрузку на почки. Консультация с диетологом поможет составить индивидуальный план питания, который будет учитывать ваши потребности и состояние здоровья.
СОВЕТ №3
Поддерживайте оптимальный уровень гидратации, но не переусердствуйте. Потребление достаточного количества жидкости поможет почкам функционировать более эффективно, однако при хронической почечной недостаточности важно следить за объемом потребляемой жидкости, чтобы избежать отеков и других осложнений.
СОВЕТ №4
Избегайте самолечения и обязательно консультируйтесь с врачом перед началом приема любых медикаментов или добавок. Некоторые препараты могут негативно сказаться на состоянии почек, поэтому важно получать профессиональные рекомендации.